
CMD-Selbsttest
Leidest du unter Kieferknacken, Verspannungen im Nacken oder häufigen Kopfschmerzen? Dann lohnt sich ein schneller Check. Mit unserem kostenlosen CMD-Selbsttest
Startseite » Blog » Rheumatoide Arthritis: Symptome, Ursachen & Therapie
Rheumatoide Arthritis ist eine chronisch-entzündliche Autoimmunerkrankung, die vor allem die Gelenke betrifft. Sie führt zu Schmerzen, Schwellungen und Bewegungseinschränkungen, was die Lebensqualität erheblich beeinträchtigen kann. Unbehandelt schreitet die Erkrankung fort und kann Gelenkdeformationen verursachen. Die genauen Ursachen sind noch nicht vollständig geklärt, doch genetische Faktoren und das Immunsystem spielen eine zentrale Rolle. Eine frühzeitige Diagnose und individuell abgestimmte Therapie sind entscheidend, um den Krankheitsverlauf zu verlangsamen.

Rheumatoide Arthritis ist eine chronische Autoimmunerkrankung, die schubweise verläuft und vor allem die Gelenke betrifft. Eine frühzeitige Diagnose und Therapie sind entscheidend, um Schäden zu minimieren und die Lebensqualität zu erhalten. Hier die wichtigsten Punkte im Überblick:
Rheumatoide Arthritis ist eine chronisch-entzündliche Autoimmunerkrankung, die vor allem die Gelenke betrifft. Das Immunsystem greift irrtümlich körpereigenes Gewebe an, was zu Entzündungen, Schmerzen, Schwellungen und Bewegungseinschränkungen führt. Ohne Behandlung kann die Erkrankung zu dauerhaften Gelenkschäden und Deformationen führen. Neben den Gelenken können auch innere Organe betroffen sein. Eine frühzeitige Diagnose und individuell angepasste Therapie sind entscheidend, um den Krankheitsverlauf zu verlangsamen.
Die genauen Ursachen der rheumatoiden Arthritis sind noch nicht vollständig geklärt, aber es handelt sich um eine Autoimmunerkrankung, bei der das Immunsystem irrtümlich körpereigene Strukturen angreift. Folgende Faktoren spielen eine Rolle:
Die rheumatoide Arthritis beginnt oft schleichend und äußert sich durch entzündliche Beschwerden in den Gelenken. Typische Symptome sind:

Die Diagnose der rheumatoiden Arthritis ist komplex und basiert auf verschiedenen Untersuchungen. Da die Symptome anfangs unspezifisch sein können, ist eine frühzeitige Abklärung durch einen Facharzt (Rheumatologen) wichtig. Die Diagnose erfolgt in mehreren Schritten:
Die rheumatoide Arthritis verläuft meist chronisch und in Schüben. Der genaue Verlauf kann individuell unterschiedlich sein, hängt aber stark von einer frühzeitigen Diagnose und Therapie ab. Typischerweise lässt sich die Erkrankung in mehrere Phasen unterteilen:
Die Behandlung der rheumatoiden Arthritis zielt darauf ab, Entzündungen zu reduzieren, Schmerzen zu lindern und Gelenkschäden zu verhindern. Es gibt verschiedene Therapieansätze, die individuell auf den Patienten abgestimmt werden. Eine Kombination aus Medikamenten, Physiotherapie und Lebensstilmaßnahmen kann den Krankheitsverlauf positiv beeinflussen. In schweren Fällen kann auch ein operativer Eingriff notwendig sein. Hier sind die wichtigsten Behandlungsmöglichkeiten:
Die medikamentöse Therapie ist der wichtigste Baustein in der Behandlung der rheumatoiden Arthritis. Sie zielt darauf ab, Entzündungen zu hemmen, Schmerzen zu lindern und das Fortschreiten der Erkrankung zu verlangsamen. Je nach Krankheitsstadium und individueller Situation kommen verschiedene Medikamentengruppen zum Einsatz:
1. Nichtsteroidale Antirheumatika (NSAR)
2. Kortikosteroide (Glukokortikoide)
3. Basistherapeutika (DMARDs – Disease-Modifying Antirheumatic Drugs)
4. Biologika (Biologicals)
5. JAK-Inhibitoren (Januskinase-Hemmer)
6. Schmerzmittel (Analgetika)

Die physikalische Therapie ist ein wichtiger Bestandteil der Behandlung der rheumatoiden Arthritis. Sie hilft, Schmerzen zu lindern, die Beweglichkeit der Gelenke zu erhalten und Entzündungen zu reduzieren. Verschiedene Methoden können je nach Krankheitsstadium und individuellen Bedürfnissen eingesetzt werden:
2. Ergotherapie
3. Wärme- und Kältetherapie
4. Elektrotherapie (z. B. TENS, Ultraschall)
5. Hydrotherapie (z. B. Bewegungsbäder, Wassergymnastik)
Wenn medikamentöse und physikalische Therapien nicht ausreichen, um Schmerzen zu lindern und Gelenkschäden zu verhindern, kann eine operative Therapie erforderlich sein. Ziel ist es, die Gelenkfunktion zu erhalten oder wiederherzustellen, Schmerzen zu reduzieren und die Mobilität zu verbessern. Je nach Krankheitsverlauf stehen verschiedene Operationsverfahren zur Verfügung:
1. Synovektomie (Entfernung der Gelenkinnenhaut)
2. Sehnen- und Bandrekonstruktionen
3. Gelenkersatz (Endoprothese)
4. Arthrodese (Gelenkversteifung)
5. Korrekturoperationen
Wann ist eine Operation notwendig?
Wenn Schmerzen trotz intensiver konservativer Therapie bestehen.
Wenn starke Gelenkzerstörungen oder Fehlstellungen die Lebensqualität einschränken.
Wenn Sehnen oder Bänder reißen und die Gelenkfunktion beeinträchtigen.
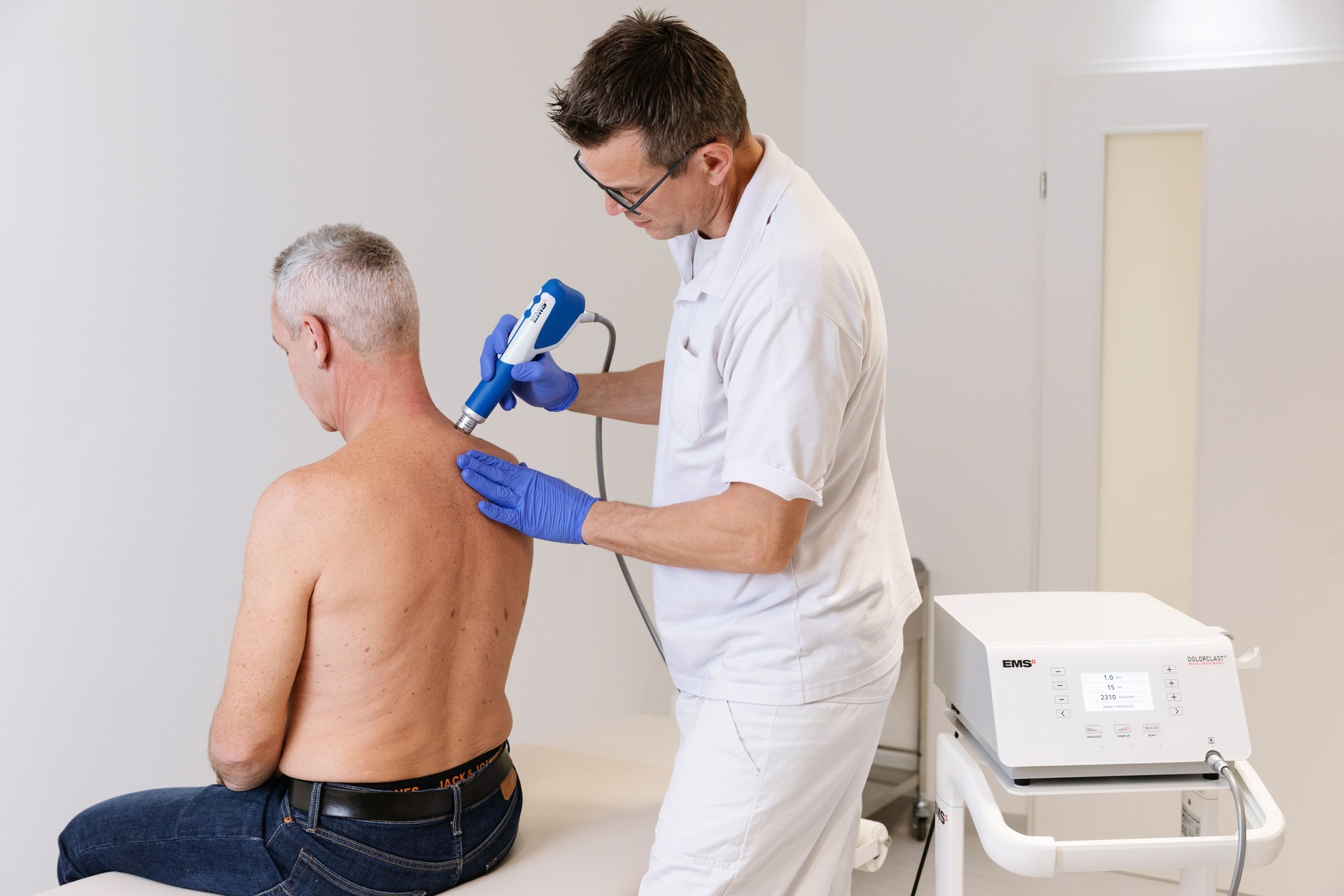
Neben der medikamentösen und physikalischen Therapie gibt es auch alternative Behandlungsmethoden, die begleitend eingesetzt werden können. Diese können helfen, Schmerzen zu lindern, Entzündungen zu reduzieren und die Beweglichkeit zu verbessern. Eine dieser Methoden ist die Stoßwellentherapie.
Stoßwellentherapie bei rheumatoider Arthritis
Die extrakorporale Stoßwellentherapie (ESWT) ist eine nicht-invasive Methode, die mechanische Druckwellen nutzt, um Heilungsprozesse im Gewebe zu stimulieren. Sie wird häufig bei Erkrankungen des Bewegungsapparates eingesetzt und kann auch bei rheumatoider Arthritis unterstützend wirken.
Wie funktioniert die Stoßwellentherapie?
Einsatzbereiche der Stoßwellentherapie bei rheumatoider Arthritis

Sollten Sie von den Vorteilen einer professionellen Stoßwellentherapie profitieren wollen, steht Ihnen das orthopädische Gesundheitszentrum ANDRUKONIS in Wien gerne zur Verfügung!
Die Rehabilitation spielt eine zentrale Rolle im Behandlungsverlauf der rheumatoiden Arthritis. Sie hilft, die Beweglichkeit der Gelenke zu erhalten, Schmerzen zu reduzieren und die Lebensqualität zu verbessern. Ziel der Reha ist es, Betroffene darin zu unterstützen, ihre Selbstständigkeit im Alltag möglichst lange zu bewahren und Folgeschäden zu vermeiden.
1. Physiotherapie und Ergotherapie
2. Physikalische Therapie
3. Medizinische Trainingstherapie (MTT)
4. Psychologische Unterstützung und Schmerzbewältigung
5. Ernährungstherapie
6. Sozialberatung und Hilfsmittelversorgung

Das Leben mit rheumatoider Arthritis stellt Betroffene vor tägliche Herausforderungen. Schmerzen, Steifheit und Bewegungseinschränkungen können den Alltag erschweren, doch mit der richtigen Therapie und Anpassungen ist ein aktives Leben möglich.
Rheumatoide Arthritis ist eine chronische Erkrankung, die den Alltag stark beeinflussen kann, aber mit der richtigen Therapie gut kontrollierbar ist. Eine frühzeitige Diagnose und individuell abgestimmte Behandlung sind entscheidend, um Entzündungen zu reduzieren, Schmerzen zu lindern und Gelenkschäden zu verhindern.
Neben der medikamentösen Therapie spielen physikalische Maßnahmen, Rehabilitation und ein angepasster Lebensstil eine wichtige Rolle. Bewegung, Ernährung und Stressmanagement können den Krankheitsverlauf positiv beeinflussen.
Mit einer ganzheitlichen Behandlung und der richtigen Unterstützung ist es möglich, trotz rheumatoider Arthritis ein aktives und erfülltes Leben zu führen.
Rheumatoide Arthritis beginnt meist mit Schmerzen, Schwellungen und Morgensteifigkeit in den Gelenken, insbesondere an Fingern, Handgelenken und Knien. Die Symptome treten oft symmetrisch auf und können schubweise verlaufen.
„Rheuma“ ist ein Sammelbegriff für verschiedene Erkrankungen des Bewegungsapparates, die mit Schmerzen und Entzündungen einhergehen. Rheumatoide Arthritis ist eine spezielle Form des entzündlichen Rheumas, die eine Autoimmunerkrankung darstellt und vor allem die Gelenke betrifft.
Nein, rheumatoide Arthritis ist derzeit nicht heilbar. Mit einer frühzeitigen und konsequenten Therapie lässt sich der Krankheitsverlauf jedoch verlangsamen und die Lebensqualität erhalten.
Die genaue Ursache ist nicht vollständig geklärt, aber genetische Veranlagung, eine Fehlregulation des Immunsystems und Umweltfaktoren wie Rauchen oder Infektionen können die Krankheit auslösen.
Die Lebenserwartung kann bei unbehandelter rheumatoider Arthritis leicht verkürzt sein, da chronische Entzündungen das Risiko für Herz-Kreislauf-Erkrankungen erhöhen. Mit moderner Therapie und gesunder Lebensweise ist jedoch eine normale Lebenserwartung möglich.


Leidest du unter Kieferknacken, Verspannungen im Nacken oder häufigen Kopfschmerzen? Dann lohnt sich ein schneller Check. Mit unserem kostenlosen CMD-Selbsttest

Jeder Schritt brennt? Dann bist du nicht allein. Das Schienbeinkantensyndrom – oft als Shin Splints bezeichnet – gehört zu den

Chronische Rückenschmerzen betreffen viele Menschen – und oft bleibt die Frage: Warum geht der Schmerz nicht weg? Von chronisch spricht
Leidest du unter Kieferknacken, Verspannungen im Nacken oder häufigen Kopfschmerzen? Dann lohnt sich ein schneller Check. Mit unserem kostenlosen CMD-Selbsttest

Jeder Schritt brennt? Dann bist du nicht allein. Das Schienbeinkantensyndrom – oft als Shin Splints bezeichnet – gehört zu den

Chronische Rückenschmerzen betreffen viele Menschen – und oft bleibt die Frage: Warum geht der Schmerz nicht weg? Von chronisch spricht

Unsere Pilates-Kurse bieten dir ein ganzheitliches Training in kleiner Runde mit persönlicher Betreuung.
Beckenbodentraining leicht gemacht – mit PelviPower trainierst du effizient, sicher und ohne großen Aufwand.
Unsere Pilates-Kurse bieten dir ein ganzheitliches Training in kleiner Runde mit persönlicher Betreuung.